
井上 奈緒美
- 副部長


当科では、日常頻度の高い疾患を中心に診察治療を行っています。
周辺の眼科医療機関や、他の診療科と連携しながら、お一人おひとりの患者さんに寄り添い、丁寧な対応を心がけます。
また、検査データや治療の選択肢などをわかりやすく説明し、ご自身の病状を理解していただきながら、適切な医療を提供できるよう力を尽くします。
月・水・木・金曜は常勤医1~2名、火曜は非常勤医1名(京都大学より派遣)で外来診療を行なっています。金曜午後は小児斜視弱視外来を行っています(予約制)。ロービジョンケアについても、随時対応しています。
眼科電子カルテシステム(Claio・C-Note)を新規導入し、よりスムーズな外来診療を進めています。
2023 年度より手術枠を拡大し、火曜午前・午後、木曜午後に手術を行っています。手術機器や検査機器など、2023 年度より大幅に更新しました。これまで行なっていた白内障手術は、より難しい症例にも対応できるようになりました。さらに緑内障手術、硝子体手術も開始しました。
斜視手術、涙道手術、角膜手術、当日に緊急手術を要する網膜硝子体疾患、一部の緑内障手術(チューブシャント)などは現在、対応していません。必要な症例については、京都大学医学部附属病院をはじめ適切な高次医療機関へ紹介する体制を整えています。
| 白内障 |
片眼:2泊3日/両眼:4泊5日 |
|---|---|
| 緑内障 |
マイクロフックトラベクロトミー:2泊3日/トラベクレクトミー:約1週間 |
| 網膜硝子体疾患 |
網膜前膜、硝子体出血、糖尿病網膜症、黄斑円孔、眼内レンズ脱臼など:入院期間は手術内容により異なります |
加齢黄斑変性、黄斑浮腫など(硝子体内注射、テノン嚢下注射)、翼状片、結膜弛緩症、眼窩脂肪ヘルニア、霰粒腫など
※白内障手術はすべて入院で行っています。手術待機期間は現在、約1ヵ月間です。時期により多少、期間が前後いたしますので、受診時にご相談ください。外来手術をご希望の方は、近隣の眼科医療機関へご紹介いたします。
表は左右にスクロールしてご覧ください。
| 2023年 | 2024年 | |
|---|---|---|
| 白内障手術 | 304例 | 457例 |
| 緑内障手術(2023 年7 月より開始) | 7例 | 11例 |
| 硝子体手術 | ー | 13例 |
|
その他外来手術(硝子体内注射、ケナコルト注射等) |
114例 | 144例 |
| 全身麻酔手術 | 2例 | 4例 |
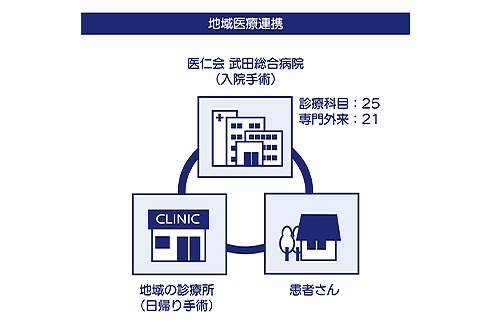
眼科の手術治療では、白内障など日帰りで行えるものもありますが、術後の対応が必要なケースや、目薬をご自分でさせない患者さんなど、入院対応が必要なケースも少なくありません。当院はこうした入院が必要な手術を地域で担っています。
例えば白内障で日帰り手術を希望される場合は近隣の診療所をご紹介(逆紹介)しておりますし、こうした診療所から入院を希望される患者さんをご紹介いただくなど、良好な地域医療連携を構築しております。
当院は25の診療科目と21の専門外来を擁する総合病院として、複数の疾患をお持ちの患者さんに対しても幅広く対応することが可能です。
とりわけ糖尿病網膜症などについては、当院糖尿病センターと連携し治療を行っています。スムーズに治療が受けられるよう、予約診療で対応しています。お気軽にご相談ください。
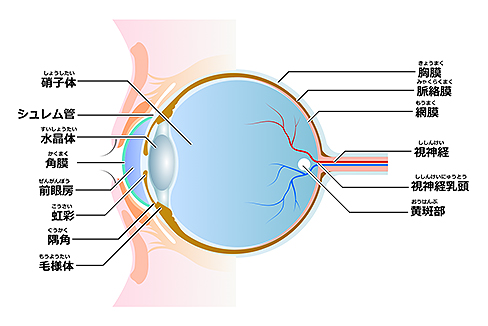
目のレンズ・ピント調整の役割を担う「水晶体」が濁る病気が白内障です。多くは加齢で発症しますが、外傷や薬剤、アトピー、先天的なものなど他の要因で発症するケースもあります。
水晶体が濁ると、物が二重に見えたり、霞んだり、まぶしく見えるなどの症状を引き起こします。進行すると眼鏡でも矯正できないほど視力を低下させます。
進行した白内障は、混濁した水晶体を手術で取り除き、眼内レンズを挿入する手術を行うのが一般的です。
緑内障は視力や視野が障害される病気です。視野欠損の初期は、ほとんど自覚することがないため、治療が遅れるケースが少なくありません。
眼圧は10~21mmHgが正常範囲ですが、日本人はこの範囲内で緑内障となる「正常眼圧緑内障」が多いのが特徴です。40代になったら、定期的な検査を受けることをお薦めします。
緑内障の治療は、点眼による薬物療法と手術治療とがあります。
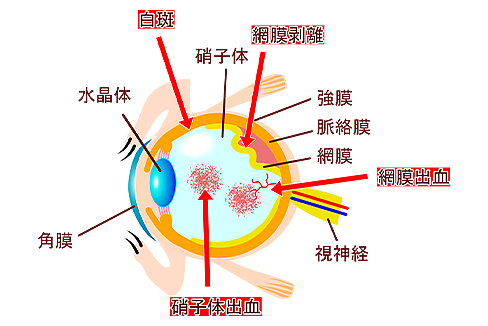
糖尿病網膜症は糖尿病の3大合併症の1つです。網膜症の初期では自覚症状がなく、血糖コントロールで改善することもあります。しかし進行すると、硝子体出血や網膜剥離を起こし、治療を行っても視力が改善しないこともあります。
進行した糖尿病網膜症に対しては、網膜光凝固術(レーザー)や、眼内への注射、硝子体手術などを行います。
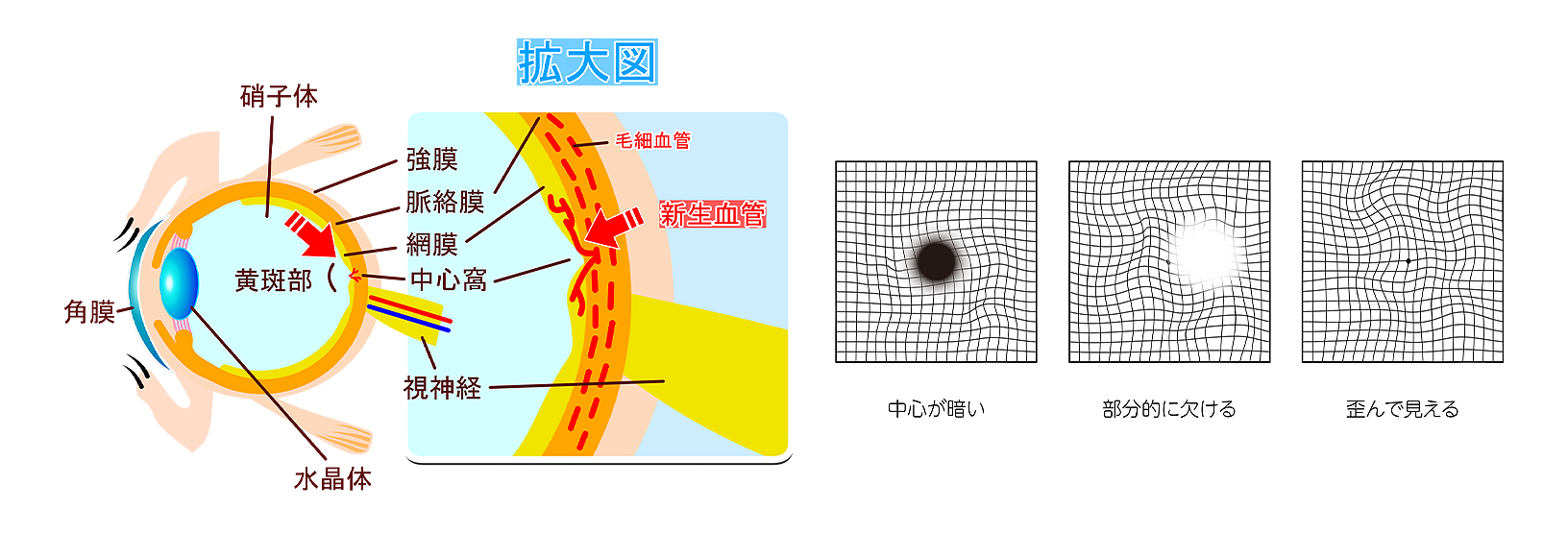
加齢で網膜の中心部の黄斑に障害を生じるのが「加齢黄斑変性」です。欧米では、成人の失明原因の第1 位の病気です。これまで日本では比較的少ない疾患でしたが、高齢化、食生活の欧米化により近年、増加傾向にあります。
代表的な症状は、視界の中心部が歪んで見えることです。進行すると中心部が見えなくなります。網膜下に大きな出血が起こるケースでは、突然、著しい視力低下を発症します。
現在、主な治療は、血管内皮増殖因子(VEGF)を阻害する薬を眼内に注射する方法で、異常な血管(脈絡膜新生血管)を小さくします。
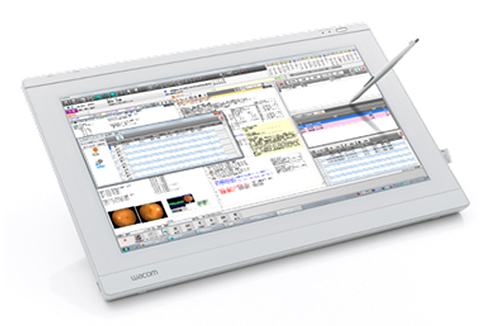
ファインデックス 画像ファイリングシステム「Claio」
診療記事記載システム「C-Note」
眼科内で行われる検査結果を患者さんごとに一元管理し、これら検査結果を利用して所見記載が行うことができます。記載した所見や検査結果は、院内共通の電子カルテシステムと連携し、眼科以外のスタッフとも情報共有可能となります。
いずれも業務負担の軽減・効率化により、患者さんの待ち時間短縮が期待できます。
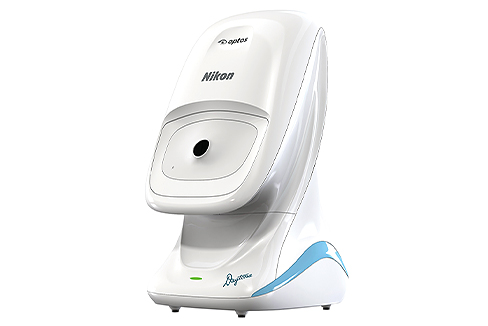
Optos社 DaytonaNext
従来の眼底カメラでは観察範囲が狭く、周辺部を観察する際には患者さんに目を動かしていただき何枚も撮影が必要でしたが、本機の導入により一度の撮影で眼底の約80%の領域を取得することができるので、患者さんのご負担を大幅に減らすことが可能です。
網膜裂孔・剥離、糖尿病網膜症、レーザー治療時など、本機で眼底を広角撮影するのに有効なケースは多様にあります。

ウェルチ・アレン AU-VS100S-J
手持ちタイプの屈折検査器械です。
主に小児(生後6ヵ月~)を対象とする器械で、1分もかからずに屈折異常(近視・乱視・遠視)を検査することができます。

エレックス インテグラプロスキャン(イエローレッド)
糖尿病網膜症や網膜静脈閉塞症、網膜裂孔などの網膜疾患に使用します。従来はレーザーを一点ずつ照射していましたが、複数点の照射を同時に様々なパターンで行うことができるようになりました。
また、高出力・短時間照射が可能となったことで治療回数・時間の短縮、疼痛の軽減も期待できます。

エレックス ウルトラQオフサルミックレーザー
白内障手術の後の後発白内障の治療に使用します。
低いエネルギーで光破壊を実現し、従来より精密で安全な治療が可能となりました。
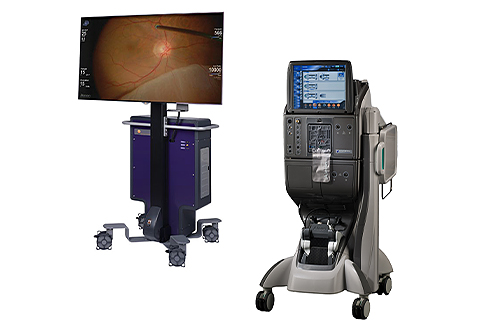
Alcon NGENUITY 3Dビジュアルシステム
Alcon コンステレーションビジョンシステムLXT
NGENUITY搭載のHDR(ハイダイナミックレンジ)カメラは、手術部位が従来の顕微鏡の約1.5倍の拡大率、約5倍の奥行き観察が可能です。
これまでの顕微鏡では出来なかった、デジタル画像処理を行うことで、強拡大時にも鮮明な画像が得られます。このデジタル技術により低光量での手術が可能となり、患者さんの負担軽減が期待できます。
カールツァイス手術顕微鏡OPMI Lumera700/Resight ※2023年導入
ご連絡・アクセス方法